難易度の高い手術を行う「肝胆膵外科」精緻でハイレベルな技術を駆使し完治を目指す
注:本ページは2021年8月時点の情報です。

肝胆膵外科(かんたんすいげか)は、肝臓がん、胆道がん、膵臓がんの手術を担当する診療科です。肝臓がんの手術は腹腔鏡手術が増えつつあり、膵臓がんでは抗がん剤治療後に、がんが小さくなって手術可能になる人も増えています。肝臓がん、胆道がん、膵臓がんの最新外科治療について、東病院肝胆膵外科長の後藤田直人医師が説明します。
東病院 肝胆膵外科長
後藤田直人(ごとうだ なおと)医師
経歴紹介
1997年岡山大学医学部卒業後、同大消化器外科入局。東病院肝胆膵外科医長などを経て、2017年4月より現職。「肝臓がん、胆道がん、膵臓がんの手術は症例数の多いハイボリュームセンターで受けることが大切です。当院のセカンドオピニオンもぜひ活用してください」
肝臓は転移がんの手術も可能低侵襲手術で肝機能を温存
肝臓がんには、肝臓そのものに発生する「原発性肝がん」と、他の臓器に発生したがんが血流に乗って肝臓へ転移した「転移性肝がん」があります。さらに、原発性肝がんは、肝臓の細胞ががん化する「肝細胞がん」と、肝臓の中を通っている胆管の細胞ががん化する「肝内胆管がん (胆管細胞がん)」に分けられます。
肝細胞がんの約8割は、B型肝炎、C型 肝炎などの肝炎ウイルスが原因で発症します。しかし、近年、肝炎ウイルスの治療が大きく進歩し、ウイルス性肝炎から肝臓がんになる人は徐々に減っています。一方で、多量飲酒や脂肪肝から肝機能障害を起こし、肝臓がんになる人が増えています。
肝臓がんの場合、手術ができるかどうかは、がんの進行度(個数や広がり方)と 肝機能によって判断します。また、当院では、手術後も肝機能を良好に保つために、手術で切除する肝臓の量ができるだけ少なくなるように配慮しています。例えば肝臓の表面に近いところに転移性肝がんが3つある場合には、1度に大きく切除するのではなく、できるだけそれぞれをくり抜き肝臓を最大限温存します。
当院の肝臓がんの手術は、約4割が原発性肝がん、約6割が転移性肝がんです。一般的には、がんが他の臓器に転移した場合には手術ができないことが多いのですが、大腸がんの肝転移は外科治療で完治する可能性が高いので、できる限り手術でがんを取り除きます。大腸がんの発見と同時期に肝転移が見つかった時には、大腸がんの手術と転移性肝がんの手術を同時に行う場合もあります。
肝臓がん手術はキズが小さく回復が早い腹腔鏡(ふくくうきょう)手術が主流
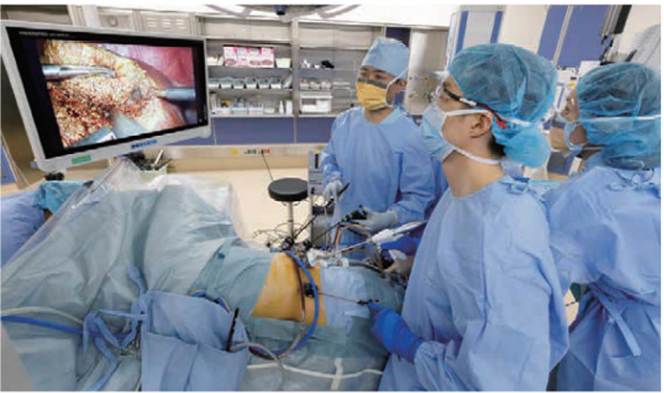
当科では、原発性、転移性のどちらも、 肝臓がんの外科治療のほとんどを「腹腔鏡手術」(手術例1)で実施しており、これまで通算750例以上になりますが、国内でかなり多く行っている病院です。
腹腔鏡手術は、腹部に小さな孔を5~6カ所開けて小型カメラや手術器具を挿入し、画像を見ながら行う手術法です。開腹手術ではみぞおちからへその上を通って脇腹の方まで逆L字型に大きく切除することが多く、術後の痛みが強いのですが、腹腔鏡手術では、創(キズ)が小さく患者さんの回復が早いのが大きなメリットです。拡大された画像を見ながら 手術を進めるので、細い血管までよく見えます。
ただ、デメリットは腹腔鏡手術では小さな孔から手術するため動作制限があり、出血があった時の対処が難しいということです。肝臓の手術に限らず、腹腔鏡手術を受ける患者さんには、もしも出血が止めにくい状況になった時には、開腹手術に移行する場合があることを常に説明しています。
なお、肝臓がんの腹腔鏡手術のうち難易度の高い術式は、一定の条件を満たし、地方厚生局の許可を得た病院でしか実施できません。
肝内胆管がんの手術などで、胆管と腸をつないで胆管を再建するような場合には腹腔鏡手術は保険適用になっていないため、開腹手術を行います。キズが小さいことを最優先するわけではなく、がんをしっかりと取り除き、安全に手術を進めることを第一に考えています。
手術例1:肝臓がんの「腹腔鏡手術」
肝臓がんでは原発性・転移性がんともに当科では腹腔鏡手術が主流。幹部を拡大して見られるため、精緻な手術ができる。
胆道がんの手術は周囲の臓器も取り除く大手術
一方、胆道がんは、胆汁と呼ばれる消化液の通り道である胆管や胆のう、十二指腸乳頭部の細胞に発生するがんです。欧米では少ないのですが、なぜか日本人に多いがんです。胆のうポリープを切除した時に早期の胆のうがんが見つかる場合もありますが、ほとんどの人は、がんによって胆汁の流れが滞り、白目や肌、尿が黄色くなる黄疸が出たことをきっかけにがんが発見されます。
胆道がんの場合、手術が完治可能な唯一の治療法です。黄疸がある患者さんに対しては、肝胆膵内科の医師と協力しながら黄疸の治療をし、最適なタイミングで手術を行うようにしています。
肝門部領域と呼ばれる肝臓の玄関口(胆管や門脈・肝動脈の出入り口)付近にがんが発生した場合には、がんの位置によって、肝臓の左右のどちらかと胆管、胆のうを手術で取リ除き、胆汁の通り道を再建する「拡大肝葉切除」(手術例2)と呼ばれる大がかりな手術が必要です。肝臓から離れた部分(遠位胆管)にがんがある時には、胆管、胆のう、膵臓の一部と十二指腸を取り除き、胆汁、膵液、食物の通り道を再建する「膵頭十二指腸切除」(手術例3)を行います。がんの広がり方によっては、拡大肝葉切除と膵頭十二指腸切除を合わせた手術を行う場合もあります。
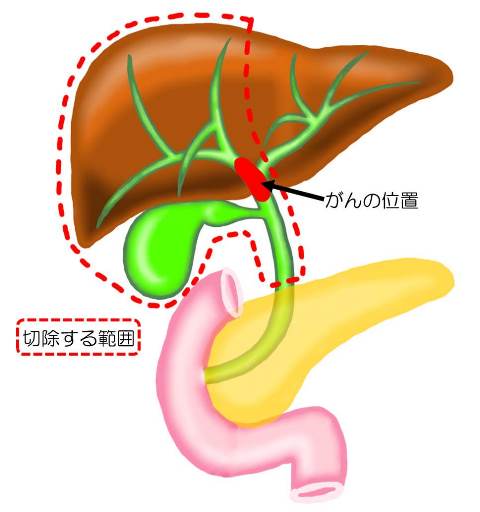
例2:肝門部領域胆管がんの「拡大肝葉切除」
肝臓の左右どちらかと、胆管、胆のうを切除し、胆管の断端を小腸とつなぐ。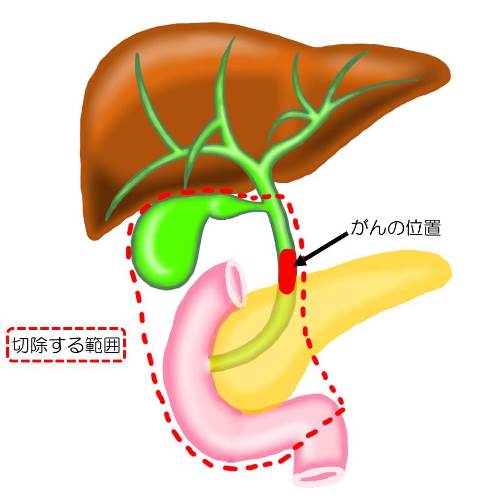
例3:遠位胆管がん、膵頭部がんの「膵頭十二指腸切除」
胆管、胆のう、膵臓の一部、十二指腸を切除し、胆管、膵臓、胃の断端をそれぞれ小腸とつなぐ。
例3は遠位側胆道がん。この手術は膵臓の膵頭部(十二指腸側の部分にできた膵臓がんに対しても行われる。
膵臓がんは抗がん剤治療で手術が可能になることも
当科では膵臓がんの手術も担当しています。膵臓がんは手術でがんを取り除ければ完治する可能性がありますが、早期発見が難しいため、がんが発見された時点で手術可能な人は2~3割程度です。最近では、がんが膵臓周囲のリンパ節まで広がっていて最初は手術ができない状態の人でも、多剤併用抗がん剤治療によって、がんが縮小し、手術ができるようになる人が増えています。
膵臓がんの手術は、膵頭部、膵体部、膵尾部のうちどこにがんが発生したかによって異なります。十二指腸側の膵頭部と呼ばれる部分にがんがある場合には、膵頭十二指腸切除を行います。
膵体部、膵尾部にがんがある時には、膵頭部以外の膵臓と牌臓を取り除く「膵体尾部切除」(手術例4)を実施します。胃や結腸まで広がっている可能性が高い場合には開腹手術を行いますが、膵体尾部切除は腹腔鏡手術で実施することもあります。
肝臓がん、胆道がん、膵臓がんの手術は、合併症も多く、難易度の高い手術です。特に、肝門部領域胆道がんの手術や膵臓がんの抗がん剤治療後の手術は、合併症が起きやすくハイレベルな技術と経験が求められます。肝胆膵分野の手術は、当院のように、日本肝胆膵外科学会(外部サイトにリンクします)が「高度技能専門医修練施設」と認定している病院で受けることをお勧めします。1人でも多くの患者さんが合併症の少ない手術を受けてがんが完治し、これまで通りの生活を送れるように、肝胆膵外科分野の手術の安全性をさらに高めていきたいと考えています。
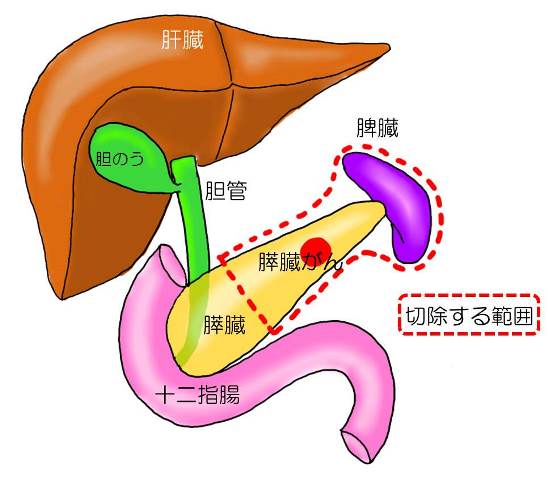
例4:膵臓がん(膵体部・膵尾部)の「膵体尾部切除」
膵頭部以外の膵臓と脾臓を周囲のリンパ節、神経、脂肪組織とともに切除する。