手術可能ながんのゲノム医療による革新的治療を開発中
更新日 : 2025年4月28日
注:本ページは2024年11月時点の情報です。
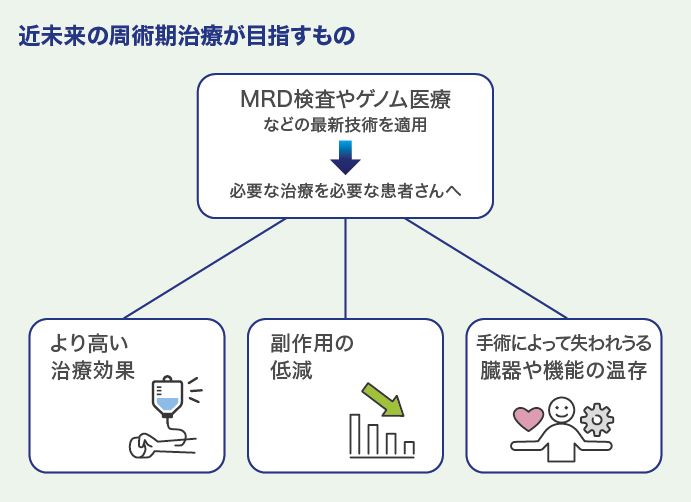
個々の患者さんの遺伝子異常に合わせた治療を選択する「がんゲノム医療」が広がってきています。これまでその恩恵を受けるのは、手術ができない進行がんの患者さんが中心でしたが、東病院では2022年に周術期治療開発推進室を新設し、手術可能な患者さんを対象にがんゲノム医療などを活用した革新的な近未来の治療を開発中です。どのような治療開発が進んでいるのか、同室室長で肝胆膵外科医長の小林信医師が紹介します。

東病院 周術期治療開発推進室長・肝胆膵外科医長
小林 信(こばやし しん)医師
2001年東北大学医学部卒業。東京都立駒込病院肝胆膵外科、仙台厚生病院外科医長などを経て、2017年より東病院肝胆膵外科医員、2022年より現職(兼任)。
肝胆膵外科高度技能専門医、内視鏡外科技術認定医(肝臓)。
リキッドバイオプシーで術後の薬物療法を選択
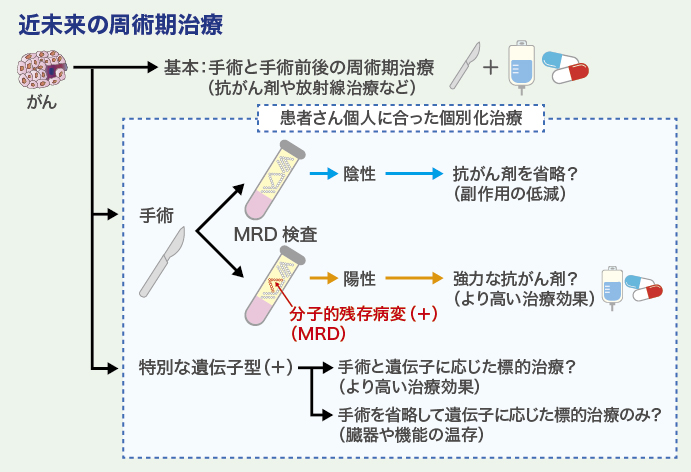
周術期治療は、術前化学療法、手術、術後化学療法といった、手術とその前後を含む一連の治療のことです。がん種にもよりますが、現在のがんの治療では、臓器や進行度によって画一的な周術期治療を行うのが一般的です。しかし、例えば、大腸がんで手術を受けた同じステージIIIの患者さんの中にも、手術後に再発しやすい人とそうではない人がおり、それをどうやって見分けるかが課題になっていました。
この流れを大きく変える切り札となるのが、リキッドバイオプシーの活用です。リキッドバイオプシーは、血液などの体液検体の解析によって、遺伝子異常の有無と種類や、分子的残存病変(MRD:molecular residual disease)の有無などを調べる検査です。
周術期治療におけるリキッドバイオプシーの活用では、手術後に患者さんの血液を採取し、腫瘍由来の DNA(ctDNA:circulating tumor DNA)があるかどうかを調べる遺伝子検査が世界的に注目されています。血液の中にctDNAが検出されれば、体のどこかに目に見えないくらい微小な残存病変が残っている「MRD 陽性」と判定されます。ゲノム医療の進歩によって、従来の検査では検出できなかった分子的なレベルの微小な残存病変が検出できるようになってきたのです。
世界中で、さまざまながん種に対する研究が進行中ですが、日本では、大腸がんで手術を受けた患者さんを対象に ctDNA 検査を行い、MRD の有無で薬物療法をすべきかどうかを検証する臨床試験が当院を中心に進んでいます。
大腸がんに関しては近い将来、手術後のリキッドバイオプシーで術後に再発予防の薬物療法を受けるかをどうか決められるようになる可能性があります。
科学的根拠に基づいたMRD検査の確立が重要
ただし、MRD を調べる検査に関しては、適正な使用を促すようなガイドラインがなく、自由診療で科学的根拠が乏しい検査を実施している医療機関もあるのが実情です。そこで、当院の医師を中心に日本癌治療学会の組織としてMRDガイダンスワーキンググループを結成し、日本臨床腫瘍学会と日本外科学会の協力の下、「分子的残存病変(MRD)検査の適正臨床利用に関する見解書」を作成し、2024年10月に学会のホームページ上で公開しました。
MRD 検査はまだ研究段階の検査ですから、科学的根拠の乏しい情報に振り回されないように注意してください。
遺伝子異常を標的にした術後化学療法の提供目指す
もう1つ、周術期治療開発推進室として力を入れているのが、手術可能な患者さんにも「がんゲノム医療」を応用し、遺伝子の異常などに基づいた効果の高い薬物療法を1つでも多く届けることです。
周術期のゲノム医療としては、皮膚がんの仲間である悪性黒色腫(メラノーマ)でBRAF 遺伝子変異がある患者さんに対して、BRAF阻害薬とMEK阻害薬の併用療法で再発を防ぐ治療が保険適用になっています。従来の治療ではBRAF 遺伝子変異陽性のメラノーマは再発しやすかったのですが、遺伝子変異を標的とした薬を術後に使うことで、劇的に予後が改善しました。
当院では、このようながんゲノム医療の恩恵を手術可能な大腸がんでBRAF 遺伝子変異のある患者さんにも届けたいと考え、現在、NEXUS(ネクサス)試験という臨床試験を実施中です。NEXUS 試験は、ほかの臓器に転移があるけれども手術可能でBRAF遺伝子変異のある大腸がんに対してBRAF 阻害薬、MEK 阻害薬、EGFR 阻害薬を投与する3剤併用療法の有効性と安全性を評価する多施設共同試験です。NEXUSは英語で絆(きずな)という意味で、内科と外科、医療者と患者などがタッグを組み、治療成績の向上を目指しています。
この試験をきっかけに、今後、ほかのがん種でも、手術可能な患者さんのがんの遺伝子異常に合わせた周術期治療の開発がさらに進めばと考えています。
手術せずに直腸がんが治る時代になる可能性も
そして、もう1つ、当院消化管内科の坂東英明医師を中心に進行中の革新的治療開発が、マイクロサテライト不安定性 (MSI) 検査陽性の直腸がんの患者さんを手術せずに、免疫チェックポイント阻害薬で治すことを目指した臨床試験です。現在は手術することが切除可能直腸がんの標準治療ですが、手術しないで免疫チェックポイント阻害薬だけで治るのであれば、患者さんにとっては福音です。
MSI 陽性は DNA のエラーを修復する遺伝子に異常がある状態で、陽性かどうかは、がんの組織を用いた MSI 検査で調べます。また、免疫チェックポイント阻害薬は、がん細胞を攻撃する免疫細胞の働きを活性化させる薬です。
MSI 陽性のがんは DNA のエラーが蓄積して、がんの表面に免疫細胞の攻撃の目印になる異常なタンパクが生じているので、免疫チェックポイント阻害薬が効きやすいことが分かっています。
そこで当院では、手術が可能な MSI陽性の直腸がんの患者さんを対象に、免疫チェックポイント阻害薬のニボルマブの投与によって、根治と臓器温存を目指す VOLTAGE-2試験を2023年2月にスタートさせました。先行して行われた VOLTAGE 試験では、同じ対象の患者さんに化学放射線療法後にニボルマブを投与した後で手術を行いましたが、手術時に腫瘍が完全に消失している例を多く経験しています。
一方、米国では、手術可能な MSI 陽性の局所進行直腸がんの患者さん12人を対象にした臨床試験で、免疫チェックポイント阻害薬のドスタルリマブを6カ月投与したところ、全員の腫瘍が消失し寛解状態になったことが大きな話題を呼びました。世界で最も権威のある米国の NCCN ガイドラインの最新版では、MSI 陽性の直腸がんの場合は、手術が可能であっても、免疫チェックポイント阻害薬による治療を推奨しています。
当院でも、手術可能な MSI 陽性の直腸がんの患者さんを対象に、ドスタルリマブの有効性と安全性を評価する臨床試験を計画中です。その試験やニボルマブを用いるVOLTAGE-2試験の結果次第では、日本でも、MSI 陽性の直腸がんでは、免疫チェックポイント阻害薬で完治を目指すのが標準治療になる可能性があります。
というのも、直腸がんの手術後には、人工肛門が必要になったり、便失禁をしやすくなったりしてQOL(生活の質)が低下することがあります。米国で大腸がんの患者さんを対象にした調査では、78%の人が永続的な人工肛門の装着を望まないと回答し、がんが完治することを重視する人(76%)を上回っていました。MSI 陽性の直腸がんは全体の2%と少ないものの、直腸がんを手術しないで治せるようになれば革命的ですし、患者さんにとって直腸や肛門を残せる利点は大きいはずです。
実は、MSI 陽性はほかのがんの患者さんにもみられる遺伝子異常です。当院では、さらに、手術可能なMSI 陽性の十二指腸がん、膀胱がんなどの患者さんを対象に、手術をせずに、免疫チェックポイント阻害薬のみで完治を目指せないか検証する臨床試験を2025年にスタートする予定です。
私は外科医ですが、手術をせずにがんが治り、臓器や機能が温存されれば素晴らしいですし、それに越したことはないと考えています。これまでのがん治療の概念をがらりと変えるような革新的な治療を開発するのが当室のミッションです。1人でも多くの患者さんに、がんの特性に合わせ最適で負担の少ない治療を届けたいと思います。