トップページ > さまざまな希少がんの解説 > 後腹膜の肉腫(こうふくまくのにくしゅ)
後腹膜の肉腫(こうふくまくのにくしゅ)
更新日 : 2023年10月5日
公開日:2014年4月28日
★国立がん研究センタートップページ
★中央病院トップページ
★東病院トップページ
後腹膜肉腫について
肉腫(サルコーマ)は一般的に、筋肉、脂肪、骨や神経といった組織を発生母地にしているため、手や足に発症する頻度が多い疾患です。
しかし、腹腔にある臓器やその周囲にも、筋肉や脂肪などの組織は存在するので、まれではありますが、そこに肉腫が発生することもあります。肉腫が各々の臓器に発生した場合は、その臓器の治療を担当する医師が窓口となり、診断から治療が進められることとなります。
ただ困ったことに、治療にあたって、肉腫が発生した場所によっては臓器ごとといった通常の診療科の区分けが難しい場合が出てきます。その1つが後腹膜に発生した肉腫です。後腹膜とは解剖学的な用語で、身体において腹膜の外側のことを指します(図1)。一般的に胃や腸のほとんどは腹膜という膜に包まれて腹腔内に存在します。それ以外の腎臓・尿管・膀胱といった尿路や、大動脈・大静脈といった大血管は、腹膜の外側、主として背中側に位置し、後腹膜臓器として扱われます。「後腹膜肉腫」という名称は、病気の種類をあらわした名前というより、あくまでも後腹膜に発生した肉腫を指す総称です(図2)。どこに腫瘍が発生したかということは、特に外科治療の際には大切な問題ですが、それ以上に病気の全体像を捉えるために大切な事項は、どんな種類(発生母地、悪性の度合いなど)の腫瘍であるのかです。
図1 腹部の解剖模式図
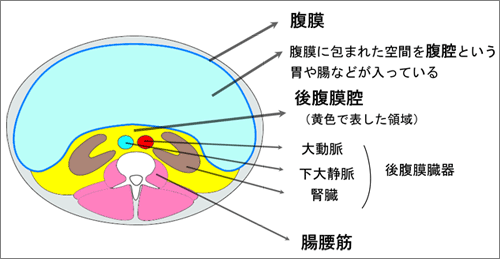
図内の黄色に囲まれる部が後腹膜腔
図2 後腹膜腫瘍模式図
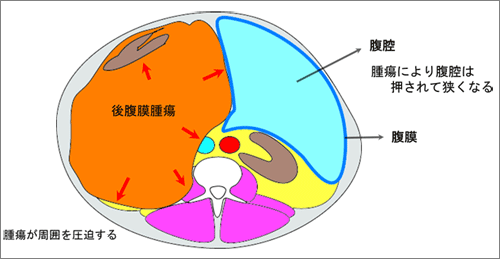
後腹膜にある組織が肉腫化して大きくなる。
症状について
初期では特にめだった症状はありません。多くの患者さんが、腹部が大きくなってきたとの訴えや、検診で発見され医療機関を訪れています。腫瘍が大きくなるにつれて内臓を圧迫しますので、それにともなった腹痛や吐き気などを引き起こします。
診断について
腫瘍が存在すること自体は、CTやMRIといった画像検査で診断が可能です。しかし、治療方針を決めるために大切な情報は、画像診断のみでは不十分なことも少なくありません。そうした場合には、治療に先んじて腫瘍の生検(腫瘍組織の一部を針などによって採取する処置)を行ないます。そうして得られた組織を、病理検査(腫瘍細胞を顕微鏡で詳しく調べる検査)を行うことで、腫瘍の診断を行います。
治療について
後腹膜肉腫が初期の段階では、症状があまり出現しないことが多いため、腫瘍が小さいうちに発見されることはあまりありません。ですから、ほとんどの方がはじめて診断される場合に大きな腫瘍として見つかります。よって、どこの診療科に治療の相談をしたらよいのか不明な場合が多くあります。当センターでは、こうした場合に泌尿器・後腹膜腫瘍科の医師が窓口となって診察を行っています。泌尿器・後腹膜腫瘍科では、一般的に転移を伴わない後腹膜肉腫についての外科治療を行っています。特にはじめて発見された転移のない後腹膜腫瘍の治療は、まず外科切除が可能かどうかを検討することから始まります。泌尿器科医は普段から後腹膜臓器の治療を行っているため、後腹膜に発生した肉腫の手術を実施する場合でも、泌尿器科的な外科技術や知識を応用できる場合が多くあります。
高分化脂肪肉腫の場合は、腫瘍が大きくても周辺の組織との癒着は軽度であることもあり、その場合は比較的順調に手術を進めることが可能です。しかし、同じ脂肪肉腫の仲間であっても脱分化成分の部分や、他の周辺組織へ広く深く浸潤している腫瘍については、周囲への癒着が強いことが多く、手術がより大がかりとなり難渋することがしばしばあります。腎臓や尿管は体内で左右一対あるため、腫瘍の状況によりますが、片側のみであれば合併切除を行なう場合があります。ときに脊椎の横にある腸腰筋なども腫瘍に侵されていることがあります。この筋肉内には身体、特に下肢の動きを司る大切な神経が貫いており、この神経が腫瘍に影響を受けることで痛みや歩行障害が出たりすることもあります。また同様に骨盤内や足に伸びる大血管も腫瘍に巻き込まれたりすることがあります。こうした場合、腸腰筋および腸腰筋内を走る神経なども腫瘍と一緒に切除する必要があり、腹部の手術ではありますが、術後に足の動きや感覚などに後遺症が残ることがあります。血管が残せない場合には、腫瘍を血管と一緒に切除したうえで、人工血管による置き換えなどが必要となることがあります。また腫瘍の性質により腸や肝臓、膵臓、脾臓といった腫瘍の周囲にある臓器についても、合併切除が必要となる場合もあります。よって、整形外科をはじめ、一般外科、婦人科、心臓血管外科などの医師とも協力して手術を行うことがあります。
腫瘍が再発した場合や転移をきたしている場合は、手術が有効であるかどうかは状況によって異なります。薬物療法や放射線治療といった他の治療方法を担当する医師と相談のうえで、治療の計画を立てていく必要があります。
希少がんリーフレット
執筆協力者

- 込山 元清(こみやま もときよ)
- 希少がんセンター
- 国立がん研究センター中央病院
- 泌尿器・後腹膜腫瘍科
査読協力者
- 川井 章(かわい あきら)
- 希少がんセンター長
- 国立がん研究センター中央病院
- 骨軟部腫瘍・リハビリテーション科
関連リンク
- 肉腫(サルコーマ)
- 動画:「肉腫(サルコーマ):後腹膜の肉腫」込山元清・前嶋愛子 (第36回 希少がんMeet the Expert)
- 動画:「後腹膜肉腫:診断」込山元清~主に医療者向け~ (外部サイトにリンクします)
- 動画:「後腹膜肉腫:治療」 込山元清~主に医療者向け~ (外部サイトにリンクします)
- 込山 元清(こみやま もときよ)
- 川井 章(かわい あきら) (外部サイトにリンクします)
- 中央病院 泌尿器・後腹膜腫瘍科
- 中央病院 骨軟部腫瘍・リハビリテーション科
- さまざまな希少がんの解説
- 国立がん研究センター 希少がんセンター
- 国立がん研究センター 希少がんセンター公認Facebook (外部サイトにリンクします)
- がん情報サービス:後腹膜の肉腫 (外部サイトにリンクします)








