子宮頸がんの予防・ワクチン
更新日 : 2026年4月13日
子宮頸がんはワクチンで原因となるウイルス感染の予防が可能です

子宮頸がんは、子宮の入り口付近(子宮頸部)にできるがんのことです。子宮頸がんは、若い世代の女性のがんの中で多くを占めるがんで、毎年1万人以上の女性が子宮頸がんと診断され、毎年約3,000人の女性が子宮頸がんで亡くなっています。(出典:国立がん研究センターがん情報サービス「がん統計」(全国がん登録)、国立がん研究センターがん情報サービス「がん統計」(厚生労働省人口動態統計)参照 https://ganjoho.jp/reg_stat/statistics/stat/cancer/17_cervix_uteri.html)患者さんは20歳代から増え始めて、30歳代までにがんの治療で子宮を失ってしまう(妊娠できなくなってしまう)人も、1年間に約1,000人います。
子宮頸がんの多くは、性交渉によってヒトパピローマウイルス(HPV:Human Papillomavirus)に感染することが原因で起こります。HPVは男女問わず生涯に一度は感染するといわれている一般的なウイルスで、誰でも感染するリスクはありますが、感染したからといって必ずがんを発症するわけではありません。しかしながら女性の場合は、ウイルスが排除されず、感染が長期間続くと、一部の人には異形成といわれる前がん病変が起こり、さらに、数年以上かけて子宮頸がんに進行すると考えられています。子宮頸がんの予防には、原因ウイルスであるHPVの感染を防ぐことが重要であり、そのために有効なのがHPVワクチンの接種です。
出典:HPVワクチン|厚生労働省(外部サイトにリンクします)
小学6年生から高校1年生相当の女子は公費での定期接種を受けられます
HPVワクチンは、初めての性交渉前に接種することが望ましいといわれています。そのため、日本では現在、小学校6年生から高校1年生相当の女子を対象に、HPVワクチンの定期接種が無料(公費助成)で行われています。
定期接種の受け方、予約方法など詳細は、お住いの市区町村のウェブサイトなどでご確認ください。
海外での現状
HPVワクチンは、2006年に欧米で生まれ、使われ始めました。日本では、2009年10月にワクチンとして承認され、接種が始まりました。世界保健機関(WHO)が接種を推奨しており、2024年1月時点ではWHO加盟国194か国のうち137か国で公的な予防接種が行われています。カナダ、オーストラリアなどの接種率は8割以上です。
出典:HPVワクチン|厚生労働省(外部サイトにリンクします)
定期接種に使用するワクチン
現在、日本国内で公費による接種が可能なワクチンは、9価ワクチン(シルガード®9)です。シルガード®9は、子宮頸がんをおこしやすい種類であるHPV16型、18型、31型、33型、45型、52型、58型の感染を防ぐため、子宮頸がんの原因の80~90%を防ぎます。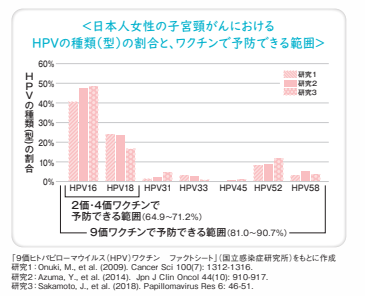
原因ウイルスの感染をワクチンで予防できるがんはワクチンで防ぐのが原則ですが、子宮頸がんはワクチンで感染が予防できないHPVが原因となったり、HPV以外の原因が関係していることもあります。そこで20歳以上の人は、2年に1回は子宮頸がん検診を受け、早期発見に努めることが大切です。子宮頸がん検診では、がんの手前である前がん病変も発見でき、早期に適切な治療を行うことで進展を防ぐことができます。お住まいの市区町村から検診の案内が届いたら、積極的に子宮頸がん検診を受けるようにしてください。
一般的な接種スケジュールや接種間隔
HPVワクチンは、初めての性交渉前に接種することが望ましいといわれています。そのため、日本では、小学校6年生から高校1年生相当の女子を対象に定期接種が無料(公費助成)で行われています。
ワクチンの接種回数は、1回目の接種を受けた年齢により2回または3回です。
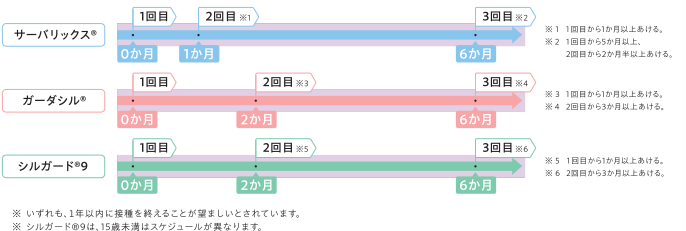
*1:1回目と2回目の接種は、少なくとも5か月以上あけます。5か月未満である場合、3回目の接種が必要になります。
*2・3: 2回目と3回目の接種がそれぞれ1回目の2か月後と6か月後にできない場合、2回目は1回目から1か月以上(*2)、3回目は2回目から3か月以上(*3)あけます。
出典:HPVワクチン|厚生労働省(外部サイトにリンクします)
HPVワクチン接種のリスク
HPVワクチン接種後には、接種部位の痛みや腫れ、赤みなどが起こることがあります。
また、頻度は不明ですが、重い副反応(重いアレルギー反応、ギラン・バレー症候群、急性散在性脳脊髄炎(ADEM)、免疫性血小板減少症)が起こることがあります。注1
| 発生頻度 | 9価ワクチン(シルガード®9) |
|---|---|
| 50%以上 | 疼痛* |
| 10~50%未満 | 腫脹*、紅斑*、頭痛 |
| 1~10%未満 | 浮動性めまい、悪心、下痢、そう痒感*、発熱、疲労、内出血*、腫瘤* |
| 1%未満 | 口腔咽頭痛、嘔吐、腹痛、筋肉痛、関節痛、倦怠感、出血*、血腫* 熱感*、硬結*、知覚低下*など |
| 頻度不明 | 感覚鈍麻、失神、四肢痛など |
シルガード®9添付文書(第4版)より改編 *接種した部位の症状
注1 それぞれの重い副反応における症状の例は以下のとおりです。
重いアレルギー反応:呼吸困難やじんましんなど(アナフィラキシー)
ギラン・バレー症候群:手足の力が入りにくいなど
急性散在性脳脊髄炎(ADEM):頭痛、嘔吐、意識低下など
免疫性血小板減少症:紫斑、鼻出血、口腔粘膜出血など
出典:HPVワクチン|厚生労働省(外部サイトにリンクします)
HPVワクチンの安全性
HPVワクチンの安全性については、その他の医薬品と同様に、販売されるまでに安全性に関する承認審査を行っている他、ワクチンはウイルスや細菌など生物をもとに作っていることもあり、その後も製品(ロット)ごとに国による検定を行っています。
また、予防接種後に健康状況の変化が見られた事例を、予防接種との因果関係の有無に関わらず収集し、随時モニタリングしています。さらに、収集したこれらの情報について、定期的に専門家による評価を実施して安全性の評価を行っています。
出典:HPVワクチン|厚生労働省(外部サイトにリンクします)
がんの解説「子宮頸がん」シリーズ
参考情報
国立がん研究センターが提供する子宮頸がんに関する情報を紹介します。- がんを学ぼう!教えてドクター 「婦人科がんの手術」と「知ってほしい子宮頸がんとワクチンの知識」
- がん情報サービス 子宮頸がん〇