トップページ > 取り組み > 荘内病院×国立がん研究センター東病院 医療連載「つながる医療 がん治療最前線」 > 第18回 頭頸部がんとは・急性骨髄性白血病について
荘内病院×国立がん研究センター東病院 医療連載「つながる医療 がん治最前線」第18回 頭頸部がんとは・急性骨髄性白血病について
2022年10月22日
頭頸部がんとは
国立がん研究センター東病院 頭頸部内科長 田原 信
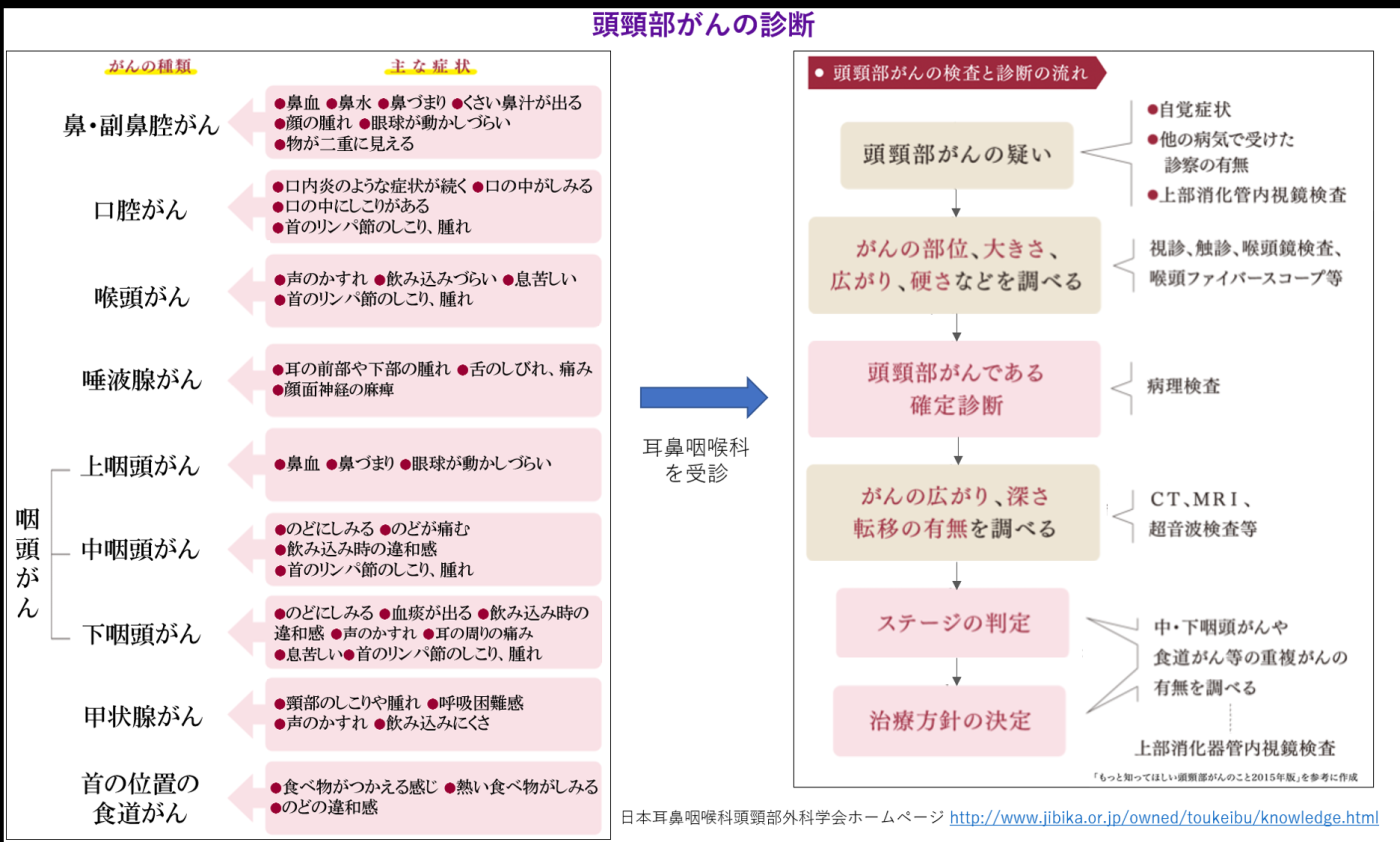
頭頸部(とうけいぶ)がんは、頭頸部領域から発生したがんの総称であり、様々な部位から発生します。全世界で年間60万人以上が発症しており、世界では6番目、日本人男性では7番目に多いがんです。全がん総数の約5%を占めており、徐々に罹患数は増加しています。
発症要因として喫煙(無煙たばこを含む)と飲酒が、頭頸部がん全体の80%に関与しています。口腔内不衛生、義歯が合わないなどの機械的刺激は、口腔がんの要因になっています。
また、飲酒量増加とともに、口腔・咽頭・喉頭がん、食道がんの相対的リスクが増加しますので、飲酒量にも注意が必要です。
飲酒にて赤ら顔になる場合、頭頸部がん・食道がんになりやすいです。アルコールを分解する酵素の遺伝子多型(個体差)があり、アルコールを分解する酵素の活性が低いことが要因です。赤ら顔にならずアルコール依存になった場合も、頭頸部がんのリスクが高くなります。
中咽頭がんの発症要因として、ヒトパピローマウイルス(HPV)の関与が増加しており、日本では中咽頭がんの約50%に関与しています。この要因は性感染であり、パートナー数の増加が中咽頭がんのリスク増加につながっています。
よって、欧米では女子のみならず男子にもHPVワクチンが積極的に実施されています(日本では男性にも承認されていますが、公費負担はありません)。
頭頸部がんの診断は、がんによる症状から、耳鼻咽喉科を受診して、検査にて確定診断します。早期であれば、がんが治癒する可能性が高くなりますので、頭頸部領域にて痛み、腫れなどの症状が持続する場合は、耳鼻咽喉科の受診をお勧めします。
頭頸部領域には、我々が生きていく上で、社会的生活を行う上で、声、嚥下、容貌など重要な機能が集約しています。治療に伴って、機能が障害あるいは失われてしまうリスクがあるため、機能温存を希望して抗がん薬シスプラチン+放射線療法などの非外科治療を希望することもあります。
ステージ1、2などの早期がんであれば、外科切除、放射線治療単独で治癒を目指せます。しかし、ステージ3以上の進行がんになると、抗がん薬、外科切除、放射線治療を含めた集学的治療が必要になってきます。
シスプラチン+放射線療法は、外科切除困難あるいは外科切除可能であるが機能温存希望する場合、術後に再発するリスクが高い場合に実施されます。治療中は粘膜炎、嚥下障害、口腔内乾燥などが高頻度に出現しますが、5年以上経過した後に放射線治療の晩期の副作用として出現する嚥下障害、誤嚥性肺炎、骨髄壊死などにも注意が必要です。
再発・転移した場合、外科切除がまず検討されますが、外科切除困難、放射線治療困難と判断された場合は、抗がん薬などの薬物療法が実施されます。免疫療法が使用可能になったことで、長期に生存している患者も増えています。
執筆者

- 田原信(たはら・まこと)
- 広島県出身。1996年広島大学医学部医学科卒。広島大学病院を経て1998年より国立がん研究センター東病院消化器内科、2001年から同化学療法科、2004年同消化管内科、2007―2008年MDアンダーソンがんセンター客員助教授、2010年同頭頸部内科、2012年より現職
急性骨髄性白血病について
国立がん研究センター東病院 血液腫瘍科長 南 陽介
白血病は血液のがんであり、がん化した血液が体内を巡りさまざまな症状を引き起こします。日本では年間10万人に約6人の割合で発症します。
急性白血病と慢性白血病に分けられ(比は約4‥1)、そのうち急性骨髄性白血病は、急性白血病の約80%を占めます。
白血病はさまざまなタイプがあり、分子標的治療など新たな治療法が進歩し、社会復帰をしている方も多くいます。白血病は不治の病の様に長く思われてきましたが、近年治療は著しく向上し、慢性骨髄性白血病では多くの患者さんが休薬できるところまで来ています。また、急性白血病でも治療がさらに進化するよう取り組まれています。
血液は血漿(けっしょう)と呼ばれる液体成分と、血球という細胞成分でできています。血球には赤血球、白血球、血小板の3つがあり、それぞれに違った役目があります。
赤血球は全身に酸素を運び、白血球はウイルスや細菌を排除する免疫機能を担い、血小板は損傷した血管を塞いで止血します。この3つは、元は造血幹細胞という細胞から分化し、骨の中の骨髄で作られています。
急性骨髄性白血病は、分化の過程でがん化した細胞成分(白血病細胞)が骨髄の中で急激に増え、正常な血液が作られるのを妨げてしまう病気です。
貧血や倦怠感、発熱、歯茎の出血や皮膚にあざのような紫斑ができるなど、症状は全身に表れます。白血病は、血液検査である程度分かりますが、針を刺して骨髄液を吸引し(骨髄穿刺)、顕微鏡で調べることで診断が確定します。併せて遺伝子と染色体の検査も行い、どの治療が適しているかを調べます。
標準的な治療は、抗がん剤による寛解導入療法です。入院して抗がん剤を点滴し、骨髄内の白血病細胞の割合が5%以下になること(完全寛解)を目指します。
血液細胞の回復を待ち、再び抗がん剤を使って、白血病細胞をさらに減らすための地固め療法を複数回行います。白血病のタイプや年齢に応じて、造血幹細胞移植が選択されることもあります。
白血病は、現在多くの研究や薬や治療法の開発が行われています。治療は長期にわたりますが、焦らずに一つずつ乗り越えていくことが、病気の克服につながります。
私たち国立がん研究センター東病院血液腫瘍科の医師も、患者さんの目線に合わせ、一緒になって克服していきたい、と日々願っています。
執筆者

- 南陽介(みなみ・ようすけ)
- 1996年名古屋大学医学部卒業、1999年名古屋大学大学院医学系研究科博士課程、2003年よりDivision of Hematology-Oncology, Moores UCSD Cancer Centerで白血病治療の研究を行う。2008年帰国後、名古屋大学血液腫瘍内科学講師、神戸大学医学部附属病院講師を経て、2017年国立がん研究センター東病院血液腫瘍科長。日本がん分子標的治療学会理事。血液がんの診療や新たな治療の開発に、日々取り組んでいる