トップページ > 診療科 > 皮膚腫瘍科 > 中央病院 皮膚腫瘍科 悪性黒色腫(メラノーマ)の治療について
中央病院 皮膚腫瘍科 悪性黒色腫(メラノーマ)の治療について
更新日 : 2026年2月24日
目次
- 悪性黒色腫(メラノーマ)とは
- 悪性黒色腫(メラノーマ)の症状について
- 悪性黒色腫(メラノーマ)の診断について
- 悪性黒色腫(メラノーマ)の治療について
・手術(外科治療)
・がん薬物療法
・放射線治療 - 悪性黒色腫(メラノーマ)の研究について
- 悪性黒色腫(メラノーマ)の療養について
- 中央病院 皮膚腫瘍科を受診される皆様へ
悪性黒色腫(メラノーマ)とは
メラノーマは、皮膚の色素(メラニン)を作る細胞である「メラノサイト」ががん化した悪性腫瘍です。
足の裏や手のひら、爪、顔、体幹など、体のどこにでも発生する可能性があります。
初期段階ではほくろと見分けがつきにくいこともありますが、皮膚がんの中では進行が速く、リンパ節や他の臓器に転移しやすいという特徴があります。早期発見・早期治療が極めて重要です。
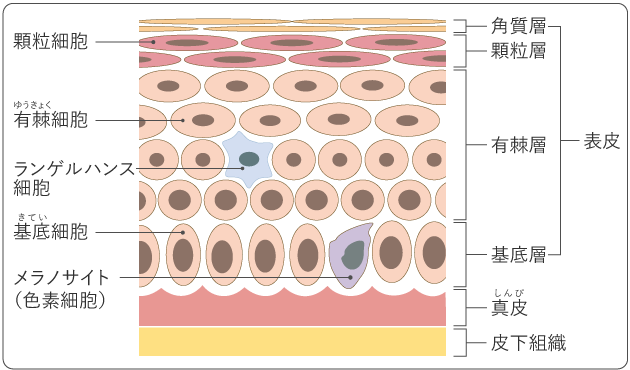 図1:表皮の構造と細胞
図1:表皮の構造と細胞
出典:国立がん研究センターがん情報サービス
悪性黒色腫(メラノーマ)の症状について
皮膚のメラノーマは、できはじめは見た目がほくろと似ているため、早期発見が難しい場合があります。
しかし、注意深く観察することで、特徴的な変化に気づくことができます。
好発部位と種類(臨床病型)
メラノーマは体のどこにでも発生する可能性がありますが、人種によってできやすい部位や種類が異なります。
日本人に多いタイプと部位
日本人に最も多いのは「末端(黒子)型黒色腫(まったん(こくし)がたこくしょくしゅ)」で、全体の約40%を占めます。
これは主に足の裏、手のひら、手足の爪(爪甲下)に発生します。
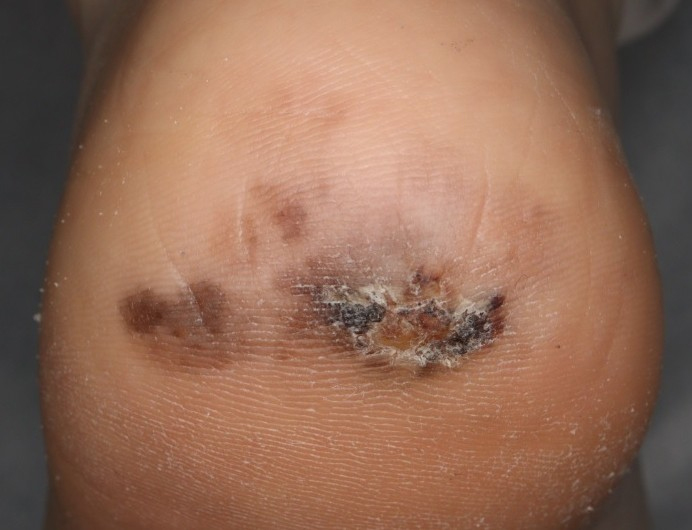 写真:足底の末端型黒色腫
写真:足底の末端型黒色腫
その他のタイプ
欧米人に多く、胸や背中などにできる「表在拡大型黒色腫(ひょうざいかくだいがたこくしょくしゅ)」、しこり状に隆起し体のどこにでも発生する「結節型黒色腫(けっせつがたこくしょくしゅ)」、高齢者の顔面など、日光に当たりやすい部位にできるしみ状の「悪性黒子型黒色腫(あくせいこくしがたこくしょくしゅ)」などがあります。
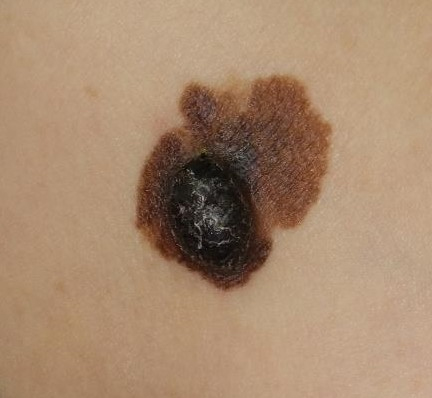 写真:体幹の表在拡大型黒色腫
写真:体幹の表在拡大型黒色腫
セルフチェックのポイント「ABCDEルール」
ほくろとメラノーマを見分けるための国際的な指標として「ABCDEルール」が広く知られています。
ご自身の皮膚やほくろに以下のような変化がないか、定期的にチェックすることが早期発見につながります。
- A (Asymmetry): 形が左右非対称
- B (Border): 縁がギザギザしていて、境界が不鮮明
- C (Color): 色に濃淡があり、均一でない(色むらがある)
- D (Diameter): 直径が6mmを超える(鉛筆の断面より大きい)
- E (Evolving / Elevation): 大きさ、形、色、高さが変化する、盛り上がってくる
特に、短期間での変化(Evolving)は重要なサインです。
また、爪にメラノーマができた場合は、黒い線状の色素沈着が徐々に幅広くなったり、色の濃淡が不均一になったり、爪の先端の皮膚に色が染み出してきたりといった変化が見られます。
これらのサインに一つでも当てはまる場合は、自己判断せず、早めに皮膚科専門医を受診してください。
しかし、最終的な診断は専門医でなければ困難です。少しでも気になる「ほくろ」や「しみ」があれば、自己判断せず、経験豊富な専門施設を受診することが極めて重要です。
悪性黒色腫(メラノーマ)の診断について
中央病院皮膚腫瘍科では、長年の経験と最新の知見に基づき、迅速かつ正確な診断を行います。
視診とダーモスコピー検査
専門医による詳細な視診に加え、ダーモスコピーという特殊な拡大鏡を用いた検査は、診断の第一歩として不可欠です。
肉眼では判別困難な初期のメラノーマや、良性との鑑別が難しい病変を見分けることができます。
生検(組織検査)による確定診断
メラノーマが疑われた場合、局所麻酔下で組織を採取する生検を行うことがあります。
採取された組織は、経験豊富な病理医によって詳細に分析されます。
この病理診断の結果が、後の治療方針を決定する重要な情報となります。
画像検査によるがんの広がり(転移)の評価
メラノーマと確定診断されると、がんの広がり(転移)を調べるために全身の画像検査が行われます。
CTが主体ですが、必要に応じてMRI、PET-CTなどの高度な画像診断機器を用いて、がんの転移があるかどうかを評価します。
悪性黒色腫(メラノーマ)の治療について
最新の診療ガイドラインに基づきつつ、皮膚腫瘍科内でも治療方針について議論を行い、個々の患者さんの病期(ステージ)や全身状態に合わせたより良い治療計画を立てます。
早期(ステージ0~I)
原発巣の切除による根治が第一目標です。
原発巣(ステージII)
原発巣の切除に加え、必要に応じてセンチネルリンパ節生検を行い、正確な病期を診断します。
手術の結果によっては 、再発予防のための術後補助療法として、免疫チェックポイント阻害薬や分子標的薬を用いた薬物療法を行います。
リンパ節転移(ステージIII)
原発巣の切除に加え、センチネルリンパ節生検や、必要に応じてリンパ節郭清術を行います。
再発予防のための術後補助療法として、免疫チェックポイント阻害薬や分子標的薬を用いた薬物療法を行います。
遠隔転移(ステージIV)
がん薬物療法(化学療法)が治療の中心となります。免疫チェックポイント阻害薬や分子標的薬を軸に、症状緩和のための放射線治療や手術を組み合わせる集学的治療を実践します。
標準的ながん薬物療法で十分な効果が得られない場合には、新たな治療標的を探すための遺伝子パネル検査や、新規治療の治験をご案内することがあります。
手術(外科治療)
手術は、転移のないメラノーマを根治させるための最も基本的かつ重要な治療法です。
当科では、がんの根治性を最優先に考えますが、同時に手術後の機能や整容性(見た目)を保ち、患者さんのQOL(生活の質)を維持することも重視しています。
1. 広範囲切除術と再建手術
原発巣(最初にがんができた場所)に対する標準的な手術です。
がん細胞を完全に取り残しなく切除するために、病変部から一定の距離を離した正常な皮膚を含めて切除します。
・切除範囲(サージカルマージン)の決定
切除する範囲は、病理検査で判明するがんの厚さ(深達度)に応じて、国内外のガイドラインに基づき決定します。
一般的に、厚さが2mm未満であれば周囲1cm、2mm以上であれば周囲2cmの安全域をとって切除します。
ただし、顔面や手足の爪部など機能・整容性が重要な部位の手術では、原発巣が取りきれる範囲であれば、切除の安全域を狭くすることもあります。
・機能と整容性を考慮した再建手術
切除範囲が広い場合には、欠損部を修復する「再建手術」が必要になることがあります。
当科では、以下のような方法を用いて、機能的・整容的にも優れた再建を目指します。必要に応じて、形成外科と連携して再建手術を行います。
- 植皮術:足の付け根などの下着に隠れる部位や、お尻や太ももなど、体の別の部位から採取した薄い皮膚を欠損部に縫い付ける方法です。
- 局所皮弁術:血流が保たれた周囲の皮膚や皮下組織(脂肪、筋肉など)を切開して移動させ、より自然な厚みと質感で欠損部を再建する方法です。
2. センチネルリンパ節生検
触診や画像検査で明らかなリンパ節転移がなくても、2割程度の方には微小なリンパ節転移があるとされています。
原発巣のがんの厚さが一定以上ある場合に正確な病期診断のために行う、センチネルリンパ節を摘出する手術です。
・目的
がん細胞が原発巣から最初にたどり着くリンパ節(「見張り役」を意味するセンチネルリンパ節)を特定し、摘出して病理検査に提出することで、そこに微小な転移があるかどうかを調べます。
この結果により、正確な病期(ステージ)が確定し、術後の治療方針を決定する上で重要な情報となります。
・方法
術前に、がんの周囲に色素やごく微量の放射性同位元素を注射します。
これらの物質がリンパの流れに乗ってセンチネルリンパ節に集まるため、それを目印にしてリンパ節を正確に探し出し、摘出します。
摘出したリンパ節は、病理診断科で詳細に検査されます。
・メリット
この検査で転移がなければ、それ以上のリンパ節切除(郭清)を省略できます。
これにより、不要な手術を避け、術後の腕や足のむくみ(リンパ浮腫)や神経の損傷といった合併症を最小限に抑えることができます。
3. リンパ節郭清(かくせい)
センチネルリンパ節生検で転移が見つかった場合や、事前の画像検査でリンパ節への転移が明らかな場合に行う手術です。
転移が起こった領域のリンパ節を、周囲の脂肪組織を含めて広範囲に切除します。
根治を目指す上で重要な治療ですが、術後にリンパ浮腫や神経障害が起こるリスクがあるため、負担に見合う恩恵があるかどうかを見極めながら行うことが重要です。
がん薬物療法
がん薬物療法は、手術後の再発予防(術後補助療法)や、手術での根治が難しい進行・再発メラノーマに対して行われる全身治療です。
近年の治療薬の進歩は目覚ましく、治療成績は飛躍的に向上しています。当院は、これらの新薬開発に関する研究や治験を主導してきた実績があります。
1. 免疫療法(免疫チェックポイント阻害薬)
現在のメラノーマ薬物療法の中心となる治療法です。
がん細胞が免疫細胞(T細胞)の攻撃にブレーキをかけている仕組み(免疫チェックポイント)を阻害し、患者さん自身が本来持つ免疫力を再活性化させて、がんを攻撃させる治療です。
・主な薬剤
- 抗PD-1抗体:ニボルマブ、ペムブロリズマブ
- 抗CTLA-4抗体:イピリムマブ
これらの薬剤は、単独または組み合わせて使用されます。
進行・再発例だけでなく、ステージIIB/IIC/IIIの術後補助療法としても再発リスクを低下させることが示されています。
・特徴と副作用
一部の患者さんで長期的な効果が期待できる一方、免疫が過剰に働くことによる特有の副作用(免疫関連有害事象:irAE)が起こることがあります。
皮膚障害、肺炎、下痢・大腸炎、肝機能障害、甲状腺機能異常、副腎不全、1型糖尿病など、全身のあらゆる臓器に炎症が起こる可能性があります。
まれですが副作用により命にかかわることや、生涯にわたりホルモン補充療法が必要になることもあります。当院では、早期発見と迅速な対応に努め、安全な治療継続をサポートします。
2. 分子標的薬
がん細胞の増殖に直接関わる特定の遺伝子変異(ドライバー遺伝子変異)をピンポイントで狙い撃ちする治療薬です。
・対象となる遺伝子変異
メラノーマでは「BRAF遺伝子」の変異が最も重要で、日本人患者さんの約30%に見られます。治療開始前にがん組織を用いて遺伝子検査を行い、この変異の有無を確認します。
・主な薬剤
BRAF遺伝子変異陽性の患者さんには、BRAF阻害薬(ダブラフェニブ、エンコラフェニブ)とMEK阻害薬(トラメチニブ、ビニメチニブ)を組み合わせて使用するのが標準治療です。
がん細胞の増殖シグナルを2か所でブロックすることで、より高い効果と耐性の克服を目指します。
・特徴と副作用
効果の発現が非常に速く、高い確率で腫瘍を縮小させる効果(高い奏効率)が期待できます。一方で、途中で効果が落ちてしまい、再びがんが大きくなることがあります。
主な副作用には、発熱、眼障害、皮疹、関節痛、倦怠感などがあり、まれですが命にかかわる副作用もあります。当院では、副作用の早期発見と迅速な対応に努め、安全な治療継続をサポートします。
3. 化学療法(抗がん剤治療)
免疫チェックポイント阻害薬や分子標的薬が登場する前の標準治療でした。
細胞分裂が活発ながん細胞を攻撃する従来の抗がん剤です。現在では、上記の新薬が効かなくなった場合に選択されることがあります。代表的な薬剤にダカルバジン(DTIC)などがあります。
放射線治療
放射線治療は、脳転移や骨転移による症状の緩和、手術が困難な部位の治療などに用いられます。
放射線治療科と緊密に連携し、最新の照射技術で周囲の正常組織への影響を最小限に抑える高精度な治療を提供します。
チーム医療で悪性黒色腫(メラノーマ)に立ち向かう
当科の強みは、各分野のエキスパートが連携する「チーム医療(集学的治療)」です。
より良い治療方針の決定
定期的に診療科の枠をこえてカンファレンスを開き、皮膚科、先端医療科や腫瘍内科、放射線治療科、病理診断科などの専門家とともに、個々の患者さんにとってより良い治療法を多角的に検討します。
患者さんの療養生活を支えるサポート体制
院内の「がん相談支援センター」では、専門の相談員が医療費や仕事、療養生活に関するあらゆる悩みに応じています。がんと診断された時から、患者さんとご家族を社会的な側面からも支えます。
悪性黒色腫(メラノーマ)の研究について
臨床試験(治験)
当院は、未来のがん医療を創るための研究開発拠点でもあります。
当科では、国内外の製薬企業や研究機関と連携し、新しい治療薬や治療法の開発を目指す臨床試験(治験)を多数実施しています。
企業治験
進行固形がん患者を対象としたTRK-950の第I/II相臨床試験、パート3(単剤療法)
ダカルバジン(DTIC)の化学療法歴を有し標準的な治療がない根治切除不能な進行・再発の悪性黒色腫患者を対象とした、TRK-950の有効性の検討、TRK-950の安全性の検討、TRK-950のPKプロファイルの評価、並びにTRK-950に対するADA及びNAbの発現頻度の検討(東レ株式会社)
医師主導治験
根治切除不能悪性黒色腫(メラノーマ)治療におけるニボルマブとのTM5614併用の有効性・安全性を検証する第III相ランダム化プラセボ対照二重盲検医師主導治験(東北大学)
臨床試験(JCOG試験)
病期IIB/IICと顕微鏡的リンパ節転移を有する病期IIIのBRAF V600変異を有する悪性黒色腫に対する術後補助療法としてのBRAF/MEK阻害薬と抗PD-1抗体を比較するランダム化第III相試験(JCOG2403)
悪性黒色腫(メラノーマ)の療養について
がんと診断され、治療が始まると、身体的な変化だけでなく、生活や心の面でも様々な不安や悩みに直面します。
当院では、患者さんが安心して治療を受け、自分らしい生活を維持できるよう、療養生活を多方面からサポートします。
手術後の療養
手術後は、創部のケアとともに、リンパ節を切除した場合の「リンパ浮腫」の予防とケアが重要です。
看護師が退院後の生活指導を行い、保湿やセルフマッサージ、弾性ストッキングの着用など、日常生活でできるケアについて丁寧にご説明します。
また、一部のメラノーマの発生には紫外線が関与する可能性があるため、日頃からの紫外線対策も大切です。
薬物療法中の療養
免疫チェックポイント阻害薬や分子標的薬による治療では、特有の副作用が出ることがあります。
皮膚のかゆみや発疹、下痢、倦怠感、発熱など、様々な症状が考えられます。これらの副作用は早期発見・早期対応が鍵となります。
当院では、副作用について事前に詳しくご説明するとともに、副作用の早期発見、と迅速な対応に努めています。
ご自身で「いつもと違う」と感じたことは、どんな些細なことでも遠慮なく医療スタッフにお伝えください。
症状緩和のためのケア(緩和ケア)
緩和ケアは、終末期だけでなく、がんと診断された時から始まる、身体的・精神的な苦痛を和らげるためのケアです。
痛みやだるさ、食欲不振などの症状をコントロールし、患者さんのQOL(生活の質)を最大限に保つことを目指します。
当院の緩和ケアチームが、主治医と連携して専門的なサポートを提供します。
こころのケア
がんと診断されたことによる不安、治療の副作用による気分の落ち込み、将来への心配など、心のつらさを抱えるのは当然のことです。
当院には、心のケアを専門とする精神腫瘍科があり、臨床心理士や精神科医が患者さんやご家族のお話を伺い、つらさを乗り越えるお手伝いをします。
がん相談支援センター・患者サポートセンター
治療費や仕事のこと、家族のことなど、療養生活に関わるあらゆる相談に対応する窓口です。
専門の相談員(ソーシャルワーカー、看護師)が無料でご相談に応じ、公的な支援制度の紹介や、院内の各専門家への橋渡しを行います。
中央病院 皮膚腫瘍科を受診される皆様へ
メラノーマは早期発見と専門的な治療が非常に重要です。少しでも気になることがあれば、決して一人で悩まず、まずは私たちにご相談ください。
受診をご希望の方へ
メッセージ
「メラノーマかもしれない」という診断や疑いは、ご本人やご家族にとって、不安や心配をもたらすことでしょう。しかし、近年の治療の進歩は目覚ましく、決して諦める病気ではありません。
私たち国立がん研究センター中央病院 皮膚腫瘍科は、長年の経験と最新の知見、そして何よりも患者さん一人ひとりに寄り添う心を大切にしています。
診断から治療、そしてその後の生活まで、各分野の専門家がチーム一丸となって、あなたを全力でサポートします。
より良い治療法を一緒に見つけ、共に病気に立ち向かっていきましょう。あなたの勇気ある一歩を、私たちは心からお待ちしています。

皮膚腫瘍科長 並川 健二郎
専門医・認定医資格など:
日本皮膚科学会 認定皮膚科専門医
日本皮膚科学会 認定皮膚悪性腫瘍指導専門医
日本がん治療認定医機構 がん治療認定医

皮膚腫瘍科医長 中野 英司
専門医・認定医資格など:
日本皮膚科学会 認定皮膚科専門医
日本皮膚科学会 認定皮膚悪性腫瘍指導専門医
日本がん治療認定医機構 がん治療認定医

皮膚腫瘍科医員 鹿毛 勇太
専門医・認定医資格など:
日本皮膚科学会 認定皮膚科専門医

皮膚腫瘍科医員 瀬下 治孝
専門医・認定医資格など:
日本皮膚科学会 認定皮膚科専門医

